Научно-исследовательский отдел микрохирургии уха
Информация об отделе

Научно-исследовательским отделом микрохирургии уха долгие годы руководила Заслуженный врач РФ, доктор медицинских наук, профессор O.K. Патякина-Федорова, которая создала отечественную школу микрохирургии уха и имеет учеников по всей России и в ближнем зарубежье. Всю свою жизнь трудилась в отделе лауреат Ленинской премии, Заслуженный врач РФ, кандидат медицинских наук В.Ф. Никитина. Все сотрудники отдела являются или учениками профессора O.K. Патякиной-Федоровой или воспитанниками этой школы. Отдел является уникальным по объёму проводимых операций на наружном, среднем и внутреннем ухе, квалификации специалистов и используемым методикам.
За годы существования отдела получено 17 авторских свидетельств, 58 удостоверений на рационализаторское изобретение, 42 патента на изобретение, выпущено несколько монографий, а также 76 методических пособий по диагностике и лечению различных заболеваний наружного, среднего и внутреннего уха. В отделе разработаны и внедрены в практическое здравоохранение и до сих пор используются многочисленное количество новых инструментов для отохирургии, способ диагностики и лечения заболеваний височной кости. Впервые в 1979 г. была совместно с КБ «Машприбор» (Москва, СССР) разработана лазерная установка «Лабиринт» для хирургического лечения периферических головокружений, на основе которой разработана методика селективной лазеродеструкции рецепторов вестибулярного аппарата, показавшая высокую эффективность в лечении вестибулярных расстройств при различной патологии внутреннего уха. Данная уникальная методика применяется только в России из-за особенностей лазерной установки. Впервые в России разработан алгоритм диагностики и методика лечения больных с синдромом Минора, который успешно используется в лечении этой сложной группы пациентов.
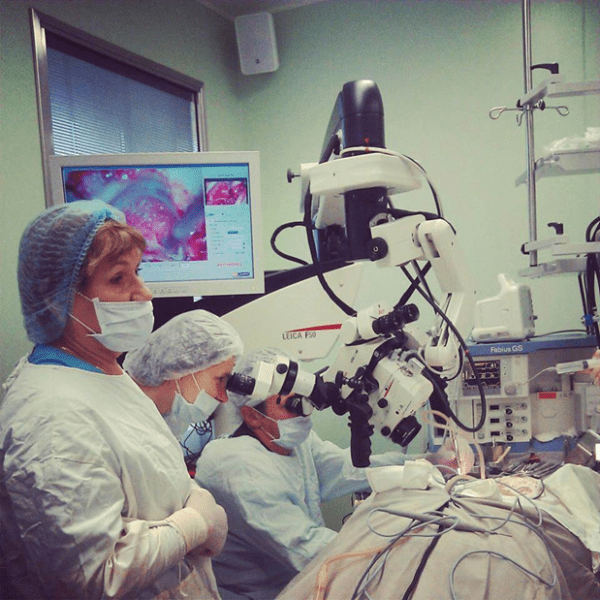
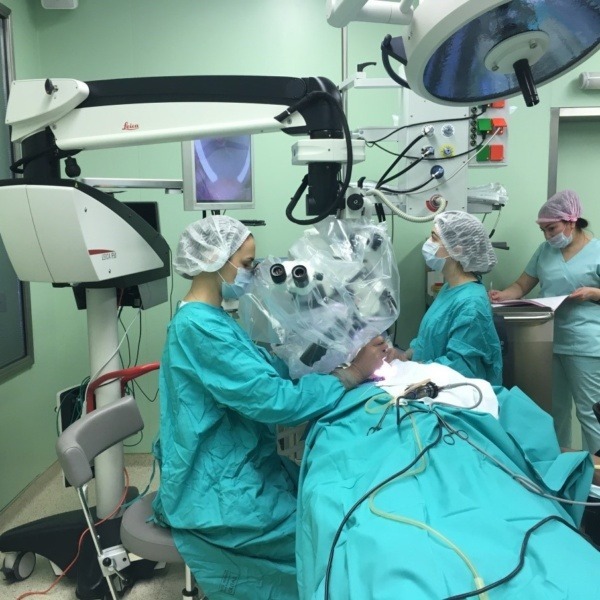
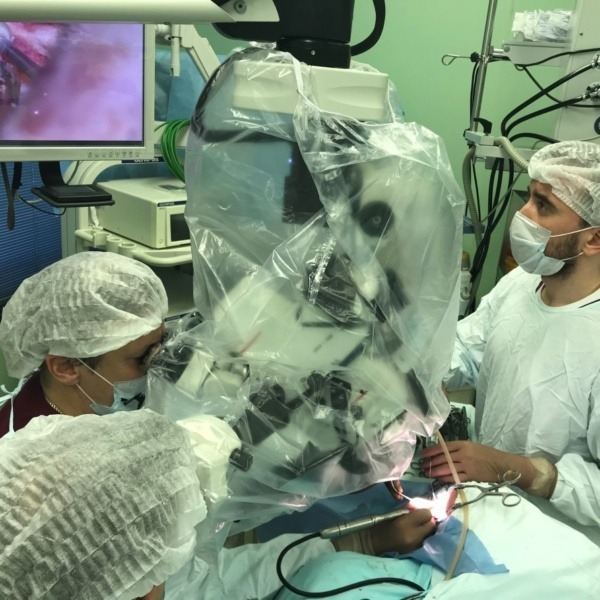
Сотрудники отдела проводят все операции на ухе существующие в мире, включая кохлеарную имплантацию, которые относятся к высокотехнологичным. Ежегодно выполняется более 1000 операций на структурах височной кости. В отделе используются в основном авторские методики операций с учётом современных мировых тенденций, что позволяет достигать высокой их эффективности. При этом современное оборудование (моторные и лазерные системы, микроборы, навигационная техника и системы мониторинга) позволяет совершенствовать методики и проводить операции на основании черепа при различной патологии этой зоны. Сотрудники отдела осуществляют большую консультативную помощь в КДО Института и многопрофильных стационарах Москвы.
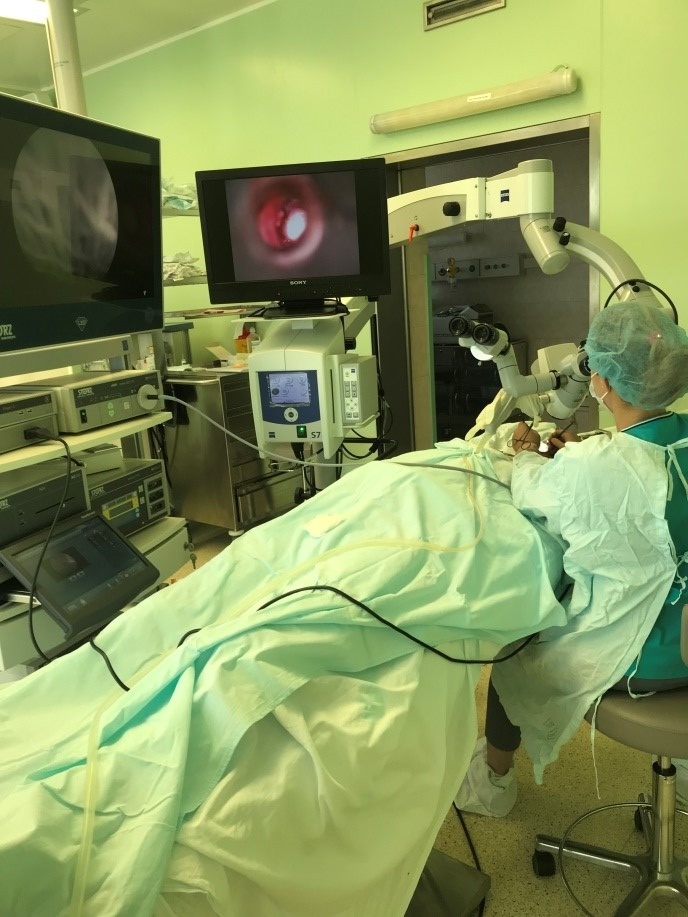

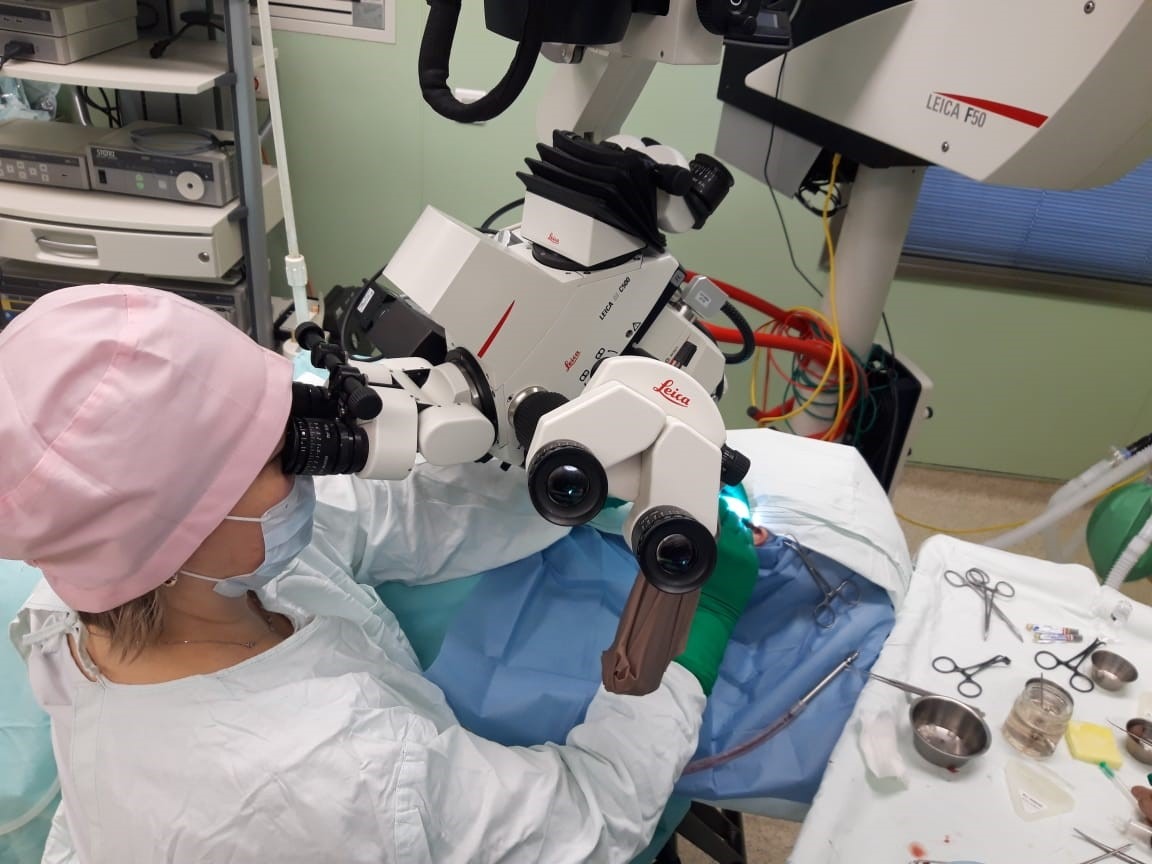
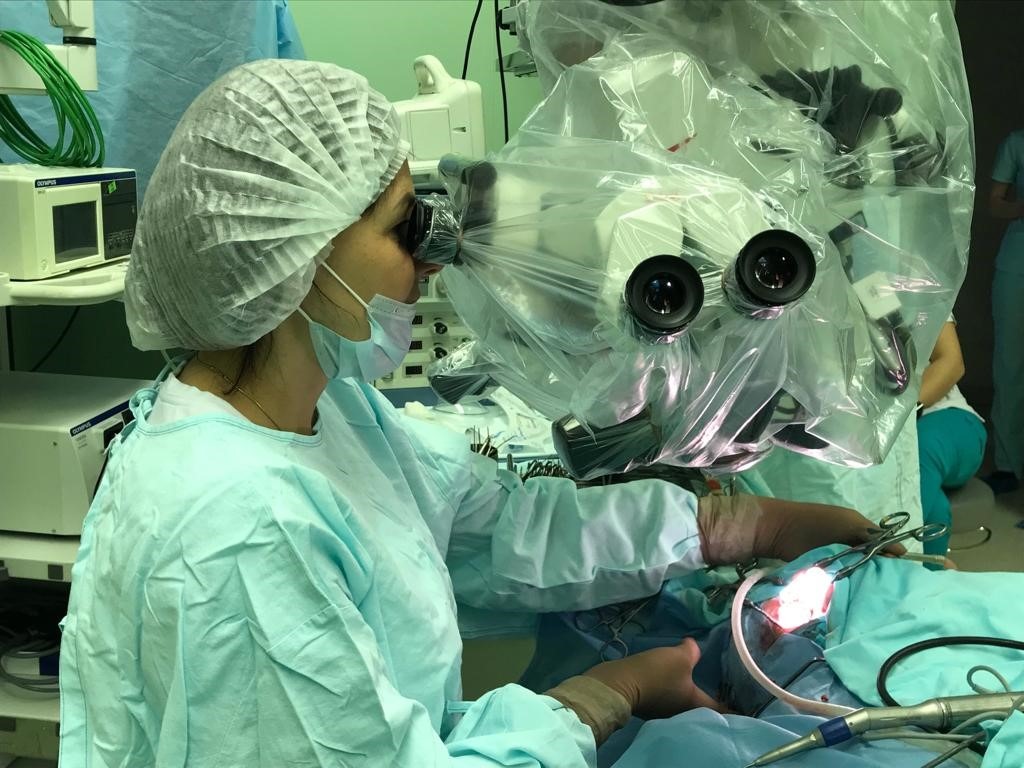
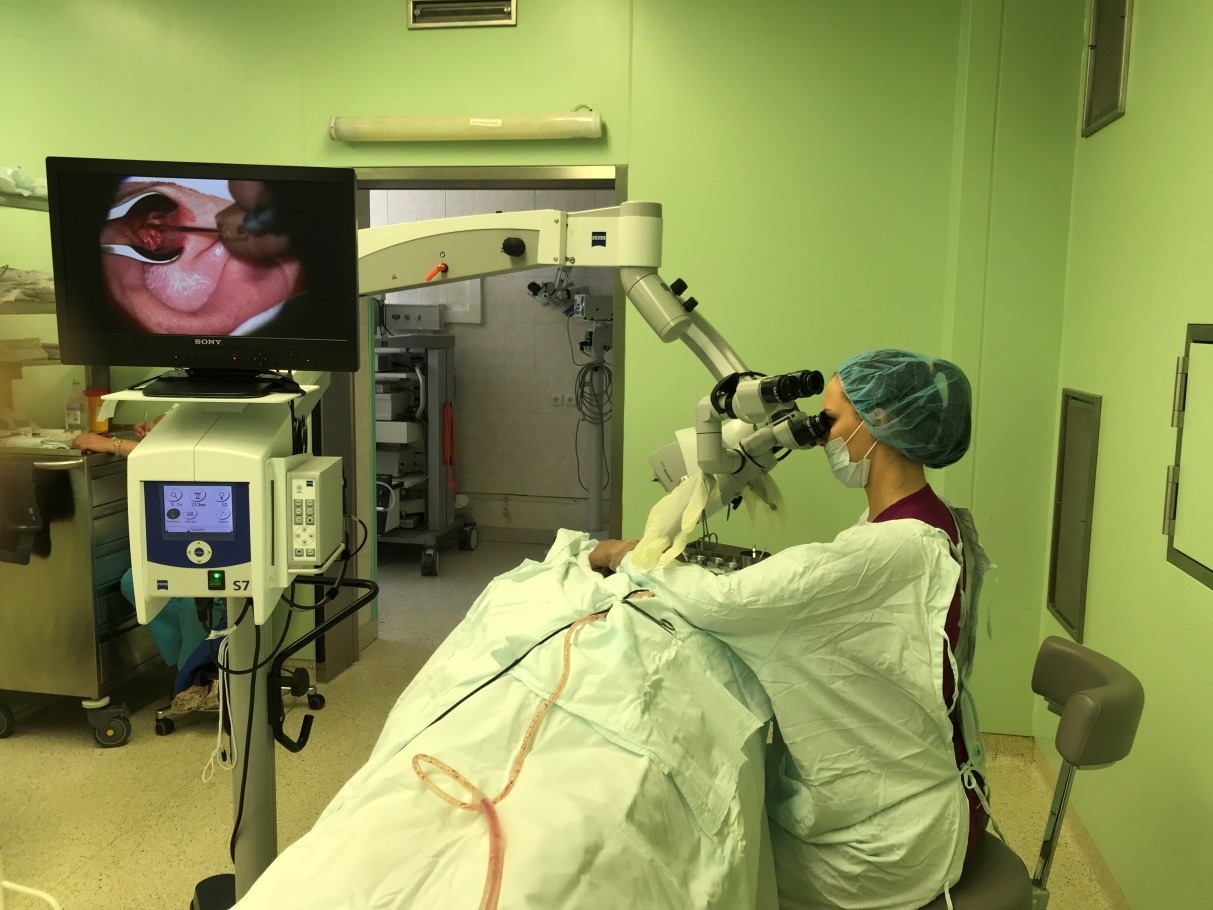
Мы лечим:
экссудативный средний отит
тугоухость при отосклерозе
перфорации барабанной перепонки
холестеатому различной локализации, в том числе и пирамиды височной кости
тимпаносклероз и тимпанофиброз
фистулы лабиринта различной локализации
вестибулярные расстройства периферического генеза
доброкачественные новообразования наружного и среднего уха
атрезии наружного слухового прохода
Специалистами отдела проводятся следующие операции:
удаление доброкачественных образований наружного слухового прохода и среднего уха,
шунтирование барабанной полости,
каналопластика,
стапедопластика (инструментальная и лазерная, в т.ч. поршневая) с использованием различных протезов стремени (металлизированных и аутопротезов),
тимпанопластика (1-4 типов) с использованием аутопротезов,
аттико-адитотомия,
аттикоантротомия,
санирующие операции с тимпапластикой и мастоидопластикой при холестеатоме среднего уха,
пломбировка и пластика полукружных каналов (в том числе при синдроме Минора),
лазеродеструкция рецепторов лабиринта с сохранением слуха и без (при болезни Меньера),
кохлеарная имплантация,
закрытие отоликовореи,
пластика лицевого нерва,
петрозэктомия при врождённой холестеатоме пирамиды височной кости.
Научный потенциал сотрудников базируется на 60-летней отечественной школе отохирургии, большом практическом опыте лечения больных сурдологического профиля и ежедневной практической работе.
Постоянное изучение отечественной и зарубежной литературы, общение с ведущими специалистами в нашей области на конференциях (в том числе и зарубежных), мастер-классах, стажировках позволяет совершенствовать свои знания и опыт, а также идти в современных направлениях с учётом опыта собственной школы отохирургии.
Результаты проведенных научных исследований отражены в диссертационных работах, статьях и докладах.
Сотрудниками отдела, аспирантами и соискателями защищены диссертационные работы, имеющие большую научную и практическую ценность:
- Никитина Валентина Фёдоровна. Опыт хирургического лечения анкилоза стремени у больных отосклерозом, 1966 г. – ученая степень кандидата медицинских наук.
- Фёдорова Ольга Кирилловна. Сравнительная оценка функциональной эффективности операций на стремени при отосклерозе, 1967 г. – ученая степень доктора медицинских наук.
- Самсонов Фёдор Афанасьевич. Некоторые показатели состояния внутреннего уха при отосклерозе, 1972 г. – ученая степень кандидата медицинских наук.
- Лялина Вера Леонидовна. Реконструктивные слухоулучшающие операции при сухом перфоративном среднем отите, 1977 г. – ученая степень кандидата медицинских наук.
- Сидорина Надежда Григорьевна. Клинико-аудиологическая оценка методов реконструктивных слухоулучшающих операций у больных после общеполостной операции уха, 1983 г. – ученая степень кандидата медицинских наук.
- Захаренкова Татьяна Ивановна. Клинико-морфологическая характеристика тимпаносклероза, 1984 г. – ученая степень кандидата медицинских наук.
- Антонян Роберт Гарегинович. Функциональные нарушения слуховой трубы и разработка способа их коррекции при различной патологии среднего уха, 1985 г.– ученая степень кандидата медицинских наук.
- Николаев Михаил Петрович. Возможности и перспективы применения лазерного излучения при болезни Меньера, 1985 г. – ученая степень доктора медицинских наук
- Юзвинкевич Лариса Сергеевна. Хронический секреторный средний отит, 1985 г.– ученая степень кандидата медицинских наук.
- Шахов Андрей Владимирович. Выбор метода хирургической санации среднего уха при хронических гнойных средних отитах с холестеатомой, 1990 г. – ученая степень кандидата медицинских наук.
- Ханджиев Георгий Робертович. Причины, характеристики и способы лечения субъективного ушного шума, 1993 г. – ученая степень кандидата медицинских наук.
- Кречетов Георгий Михайлович. Фиброзирующий средний отит, 1993 г.– ученая степень кандидата медицинских наук.
- Портенко Елена Геннадьевна. Обоснование показаний и прогноз эффективности IY типа тимпанопластики, 1995 г.– ученая степень кандидата медицинских наук.
- Гаров Евгений Вениаминович. Сравнительная оценка эффективности хирургических методов лечения фистул лабиринта при холестеатоме, 1996 г. – ученая степень кандидата медицинских наук.
- Корвяков Василий Сергеевич. Консервативная терапия больных хроническим гнойным средним отитом как этап к реконструктивной операции, 1996 г.– ученая степень кандидата медицинских наук.
- Фёдорова Ольга Васильевна. Травмы внутреннего и среднего уха (диагностика и лечение), 1999 г. – ученая степень кандидата медицинских наук.
- Голубовский Олег Александрович. Этиопатогенетический подход в диагностике и лечении субъективного ушного шума и гиперакузии, 2000 г. – ученая степень кандидата медицинских наук.
- Дондитов Александр Цыдынджапович. Функциональные результаты хирургического и инактивирующего лечения отосклероза, 2000 г. – ученая степень кандидата медицинских наук.
- Воронин Михаил Станиславович. Особенности слуховых нарушений у больных с черепно-мозговой травмой, сопровождающейся переломом височной кости, 2003 г. – ученая степень кандидата медицинских наук.
- Загорская Елена Евгеньевна. Послеоперационные кохлеарные нарушения у больных перенёсших операции по поводу отосклероза и хронического гнойного среднего отита, 2003 г. – ученая степень кандидата медицинских наук.
- Шеремет Анатолий Степанович. Динамическая характеристика состояния функций внутреннего уха при болезни Меньера, 2003 г. – ученая степень кандидата медицинских наук.
- Мосейкина Лилия Алексеевна. Реконструктивная хирургия уха при хроническом среднем отите с мукозитом (клинико-морфологическое исследование), 2003 г. – ученая степень кандидата медицинских наук.
- Гаров Евгений Вениаминович. Лазеродеструкция рецепторов ушного лабиринта при периферических кохлеовестибулярных нарушениях, 2006 г. – ученая степень доктора медицинских наук.
- Дорошевич Ирина Валентиновна. Лечебно-диагностическая тактика при мукозной стадии экссудативного среднего отита, 2011 г. – ученая степень кандидата медицинских наук.
- Гутиева Тамара Хазметовна. Комплексный способ лечения больных хроническим мезотимпанитом с мукозитом, 2011 г. – ученая степень кандидата медицинских наук.
- Зеленкова Виктория Николаевна. Лазерная стапедопластика у больных отосклерозом, 2013 г. – ученая степень кандидата медицинских наук.
- Акмулдиева Нургуль Руслановна. Оптимизация лечения подострого катарального среднего отита, 2014 г. – ученая степень кандидата медицинских наук.
- Азаров Павел Викторович. Хирургическая тактика при хроническом гнойном среднем отите (мезотимпаните), 2014 г. – ученая степень кандидата медицинских наук.
- Сударев Павел Алексеевич. Стапедопластика в реабилитации тугоухости у больных тимпаносклерозом, 2016 г. – ученая степень кандидата медицинских наук.
- Киселюс Витаутас Эдуардо. Сравнительная эффективность различных вариантов стапедопластики у больных отосклерозом, 2019 г. – ученая степень кандидата медицинских наук.
За период с 1990 по 2019 гг. было разработано и внедрено в практическое здравоохранение г. Москвы 28 авторских методик диагностики, способов лечения патологии височной кости и обучающих технологий. Практическая значимость работ отражена в Патентах на изобретения:
- Патент на изобретение № 2099064 от 14.04.92 г. Способ лечения хронических гнойных средних отитов. Скрябин А.С., Фёдорова О.К., Корвяков В.С.
- Патент на изобретение №1560199 от 24.06.1993 г. Способ лечения хронических воспалительных процессов среднего уха и придаточных пазух носа. Скрябин А.С., Фёдорова О.К., Корвяков В.С.
- Патент на изобретение № 2071305 от 10.01.1997 г. Способ лечения хронического гнойного среднего отита с фистулой лабиринта. Фёдорова О.К., Токарев О.П., Гаров Е.В., Тверской Ю.Л.
- Патент на изобретение № 2131714 от 1999 г. Способ лечения послеоперационных кохлеарных нарушений. Фёдорова О.К., Петровская А.Н., Фёдорова О.В., Загорская Е.Е., Сорокин Б.А., Попов А.В.
- Патент на изобретение № 2322186 от 20.04.08 г. Способ диагностики одностороннего эндолимфатического гидропса и определение стадии его развития. Шеремет А.С., Гаров Е.В., Антонян Р.Г.
- Патент на изобретение № 2330638 от 10.08.08 г. Способ мирингопластики помещением аутофасциального трансплантата снаружи на обнажённый фиброзный слой барабанной перепонки. Гаров Е.В., Антонян Р.Г.
- Патент на изобретение № 2341224 от 20.12.2008 г. Способ лечения изнуряющего головокружения и купулолитиаза при эндолимфатическом гидропса. Фёдорова О.К., Шеремет А.С., Гаров Е.В., Антонян Р.Г.
- Патент на изобретение № 2391918 от 20.06.2010 г. Способ дренирования барабанной полости с помещением дренажной трубки под меато-тимпанальный лоскут в костное ложе, созданное в нижней стенке наружного слухового прохода. Гаров Е.В., Антонян Р.Г., Дорошевич И.В.
- Патент на изобретение № 2392013 от 20.06.2010 г. Способ подавления приступа периферического системного головокружения с нарушением равновесия. Шеремет А.С., Гаров Е.В., Антонян Р.Г., Яковлев Г.В., Каретников М.Д.
- Патент на изобретение № 2467688 от 27.11.2012 г. Способ выявления скрытого феномена ускоренного нарастания громкости (ФУНГа) для дифференциальной диагностики двусторонней асимметричной сенсоневральной тугоухости и тугоухости при ретрокохлеарных поражениях с помощью ультразвука Крюков А.И., Кунельская Н.Л., Загорская Е.Е., Гаров Е.В., Антонян Р.Г.
- Патент на изобретение № 2467687 от 27.11.2011 г. Способ выявления уровня поражения слухового анализатора с помощью ультразвука. Крюков А.И., Кунельская Н.Л., Загорская Е.Е., Гаров Е.В., Антонян Р.Г.
- Патент на изобретение № 2479275 20.04.2013 г. Способ лазерной стапедэктомии у больных отосклерозом. Крюков А.И., Гаров Е.В., Зеленкова В.Н., Сударев П.А., Антонян Р.Г.
- Патент на изобретение № 2484776 от 20.06.2013 г. Новый комбинированный хирургический подход при заболеваниях среднего уха. Крюков А.И., Гаров Е.В., Гарова Е.Е., Азаров П.В.
- Патент РФ на изобретение № 2484777 от 20.06.2013 г. Способ закрытия костного дефекта средней черепной ямки у больных с отоликвореей трансмеатальным или трансмастоидальным подходом. Крюков А.И., Фёдорова О.В., Гаров Е.В., Капитанов Д.Н.
- Патент на полезную модель № 133414 от 20.10.2013 г. Функциональный тимпанальный шунт. Горшков А.В., Крюков А.И., Гаров Е.В., Валетова Н.Р., Царапкин Г.Ю., Сидорина Н.Г., Акмулдиева Н.Р., Козлова Е.М., Осипова Н.П.
- Патент на изобретение № 2524192 от 27.07.2014 г. Функциональный тимпанальный шунт. Горшков А.В., Крюков А.И., Гаров Е.В., Валетова Н.Р., Царапкин Г.Ю., Сидорина Н.Г., Акмулдиева Н.Р., Козлова Е.М., Осипова Н.П.
- Патент на изобретение № 2526422 от 20.08.2014 г. Способ увеличения глубины барабанной полости у больных после радикальной операции на среднем ухе с помощью аутохрящевых пластин. Гаров Е.В., Сидорина Н.Г., Антонян Р.Г.
- Патент РФ на изобретение № 2557691 от 29.06.2015 г. Способ определения длительности лечения активных форм отосклероза. Кунельская Н.Л., Гаров Е.В., Загорская Е.Е., Лаврова А.С., Зеликович Е.И., Куриленков Г.В.
- Патент РФ на изобретение № 2604029 от 10.12.2016 г. Способ определения местонахождения нейроваскулярного конфликта преддверно-улиткового нерва в задней черепной ямке. Кунельская Н.Л., Иванчиков А.А., Гаров Е.В., Мищенко В.В.
- Патент РФ на изобретение № 2610797 от 15.02.2017 г. Способ мастоидопластики при эндауральном хирургическом подходе. Крюков А.И., Гаров Е.В., Сидорина Н.Г., Калошина А.С., Гарова Е.Е., Мепаришвили А.С.
- Патент на изобретение № 2612982 от 14.03.2017 г. Способ тендопластики при стапедопластике у больных отосклерозом. Крюков А.И., Гаров Е.В., Фёдорова О.В., Зеленкова В.Н., Киселюс В.Э.
- Патент на изобретение № 2616997 от 19.04.2017 г. Способ установки тимпанального шунта при тимпанопластике. Крюков А.И., Гаров Е.В., Ивойлов А.Ю., Сударев П.А., Зеленкова В.Н.
- Патент РФ на изобретение № 2638269 от 12.12.2017 г. Способ интраоперационного выявления вегетативной реакции при стапедопластике и прогнозирования развития кохлеовестибулярных расстройств после стапедопластики. Крюков А.И., Гаров Е.В., Фёдорова О.В., Зеленкова В.Н., Загорская Е.Е., Киселюс В.Э.
- Патент РФ на изобретение № 2637291 от 01.12.2017 г. Способ реабилитации тугоухости у пациентов. Крюков А.И., Кунельская Н.Л., Загорская Е.Е., Гаров Е.В., Зеликович Е.И., Сидорина Н.Г., Фёдорова О.В., Зеленкова В.Н., Калошина А.С., Сударев П.А., Куриленков Г.В., Киселюс В.Э.
- Патент РФ на полезную модель № 183426 от 21.09.2018 г. Резак для забора хрящевого трансплантата для стапедопластики из ушной раковины пациента. Крюков А.И., Гаров Е.В., Сидорина Н.Г., Зеленкова В.Н., Мищенко В.В., Лапенко Е.Г.
- Патент РФ на изобретение № 2675196 от 17.12.2018 г. Способ определения формы тугоухости при двустороннем изменении слуха у пациентов. Крюков А.И., Кунельская Н.Л., Гаров Е.В., Загорская Е.Е., Негребова М.М.
- Патент РФ на изобретение № 2675203 от 17.12.2018 г. Способ определения формы поражения слуха у пациентов при односторонней тугоухости. Крюков А.И., Кунельская Н.Л., Гаров Е.В., Загорская Е.Е., Негребова М.М.
- Патент на полезную модель №195878 от 07.02.2020 г. Искусственная височная кость (учебное пособие). Крюков А.И., Гаров Е.В., Мищенко В.В., Зеленкова В.Н.
Результаты научной работы представлены сотрудниками на Российских и зарубежных конгрессах, форумах, съездах, мастер-классах и конференциях:
- Научно-практическая конференция «Фармакологические и физические методы лечения оториноларингологии»,
- Московская ассамблея «Здоровье Столицы»,
- Российский конгресс оториноларингологов,
- Петербургский Форум оториноларингологов России
- Международная Пироговская научно-медицинская конференция студентов и молодых учёных
- Национальный конгресс аудиологов и международный симпозиум «Современные проблемы физиологии и патологии слуха»
- Научно-практическая конференция «Молодые ученые российской оториноларингологии»
- Междисциплинарный конгресс по заболеваниям органов головы и шеи с международным участием
- Национальный конгресс «Пластическая хирургия»
- Всероссийский конгресс Национальной медицинской ассоциации оториноларингологов России
- Съезд оториноларингологов Республики Беларусь
- Евразийская Ассамблея оториноларингологов
- Съезд оториноларингологов Казахстана
- Международный Конгресс по оториноларингологии, аудиологии и коммуникативным нарушениям
- Congress of the European Federation of Audiology Societies (EFAS)
- ENT World Congress of the IFOS
- The Congress of European ORL-HNS
- European Symposium on Pediatric Cochlears Implantation
- International Symposium on Otosclerosis and Stapes Surgery
Средний индекс цитирования Хирша сотрудников отдел составляет 3,5.
| № | ФИО | Должность | К-во публикаций в эл. библиотеке | Индекс Хирша |
| 1 | Гаров Е.В., д.м.н. | Заведующий отделом | 205 — 502 | 10 |
| 2 | Сидорина Н.Г, к.м.н. | в.н.с. | 63 — 120 | 6 |
| 3 | Фёдорова О.В., к.м.н. | в.н.с. | 43 — 87 | 5 |
| 4 | Зеленкова В.Н., к.м.н. | в.н.с. | 58 — 58 | 4 |
| 5 | Загорская Е.Е., к.м.н. | в.н.с. | 63 — 84 | 4 |
| 6 | Сударев П.А., к.м.н. | с.н.с. | 40 — 22 | 2 |
| 7 | Мищенко В.В., к.м.н. | с.н.с. | 25 — 8 | 2 |
| 8 | Мосейкина Л.А., к.м.н. | с.н.с. | 6 — 19 | 1 |
| 9 | Калошина А.С., к.м.н. | с.н.с. | 29 — 49 | 3 |
| 10 | Киселюс В.Э., к.м.н. | н.с. | 18 — 8 | 2 |
| 11 | Гарова Е.Е. | н.с. | 35 — 53 | 2 |
| 12 | Панасова А.С. | м.н.с. | 22 — 10 | 2 |
| 13 | Лапенко Е.Г. | м.н.с. | 7 — 7 | 2 |
Основные результаты проведенной работы отражены в научных журналах по оториноларингологии и смежным специальностям:
- «Лечебное дело» ( Импакт –фактор РИНЦ 2014 – 0,354)
- «Вестник оториноларингологии» (Импакт –фактор РИНЦ 2014 – 0,413)
- «Русский Медицинский Журнал» (Импакт –фактор РИНЦ 2014- 0,514)
- «Вестник МЕДСИ» (Импакт –фактор РИНЦ 2014-НЕТ)
- «Медицинский совет» (Импакт –фактор РИНЦ 2014 – 0,264)
- «Российская оториноларингология» (Импакт –фактор РИНЦ 2014 –0,204)
- «Изобретения. Полезные модели» официальный бюллетень федеральной службы по интеллектуальной собственности;
- «Folia Otorhinolaryngologiae et Pathologiae Respiratoriae» (Импакт –фактор РИНЦ 2014 – НЕТ)
- «Голова и шея» (Импакт –фактор РИНЦ 2014- НЕТ)
Работа сотрудников отдела в 2009 г. была отмечена Департаментом здравоохранения города Москвы. За разработку, внедрение метода селективной лазеродеструкции рецепторов лабиринта в лечении больных с периферическим головокружение и его эффективность сотрудники Института стали лауреатами премии города Москвы в области медицины за 2009 год.
Получен Диплом за разработку № 2637291 от 01.12.2017 г. «Способ реабилитации тугоухости у пациентов» (авторы Крюков А.И., Кунельская Н.Л., Загорская Е.Е., Гаров Е.В., Зеликович Е.И., Сидорина Н.Г., Фёдорова О.В., Зеленкова В.Н., Калошина А.С., Сударев П.А., Куриленков Г.В., Киселюс В.Э.), которая в числе 14 по медицине вошла в номинацию «100 лучших изобретений России – 2017» под №89.
Практически ежегодно сотрудники отдела участвуют в престижном Московском международном Салоне изобретений и инновационных технологий «АРХИМЕД», где получены следующие награды:
- Получен диплом и золотая медаль международного жюри XIX Московского Салона изобретений и инновационных технологий «Архимед-2016» за разработку «Оригинальные технологии дренирования среднего уха» (авторы Крюков А.И., Гаров Е.В., Царапкин Г.Ю., Сидорина Н.Г., Калошина А.С.).
- Получена серебряная медаль на ХХ Московском международном Салоне изобретений и инновационных технологий «Архимед-2017» за экспонат «Технологии определения уровня поражения слухового анализатора» (авторы: Крюков А.И., Кунельская Н.Л., Загорская Е.Е., Гаров Е.В., Лаврова А.С., Зеликович Е.И., Куриленков Г.В.).
- Получена Золотая медаль XXI Московского международного Салона изобретений и инновационных технологий «Архимед – 2018» за разработку «Технологии повышения эффективности лечения тугоухости у больных отосклерозом» (авторы — Крюков А.И., Кунельская Н.Л., Гаров Е.В., Загорская Е.Е., Фёдорова О.В., Зеленкова В.Н., Сидорина Н.Г., Лаврова А.С., Зеликович Е.И., Куриленков Г.В., Сударев П.А., Киселюс В.Э.).
Молодые сотрудники отдела неоднократно отмечались на конференциях:
- 1 премия в секции отологии на конференции молодых учёных, С-П., 24.01.2013 г. «Эффективность различных методик стапедопластики с лазерной ассистенцией у больных отосклерозом» (Зеленкова В.Н.).
- Диплом I степени конкурса устных докладов на XII Международной и ХХI Всероссийской Пироговской научной медицинской конференции студентов и молодых учёных, М., 16.03.2017 г. «Эффективность стапедопластики у больных облитерирующим отосклерозом» (Киселюс В.Э., Калошина А.С.).
- III премия на 66-ой научно-практической конференции С-Петербургского НИИ уха, горла, носа и речи «Молодые учёные — российской оториноларингологии» за доклад «Показания и эффективность вариантов ассистенции при стапедопластике у больных отосклерозом» (Киселюс В.Э.), С-П., 24-25.01.2018 г.
- Диплом I степени конкурса устных докладов на XIII Международной (XXII Всероссийской) Пироговской научной медицинской конференции студентов и молодых учёных, М., 15.03.2018 г. «Стапедопластика: современные хирургические возможности» (Киселюс В.Э., Лозовицкая М.А.).
Диплом 2 степени на секции молодых учёных на XYIII Российском конгрессе оториноларингологов, Москва, 12.11.2019 г. Экссудативный средний отит как проявление спонтанной отоликвореи (Мартиросян Т.Г.).
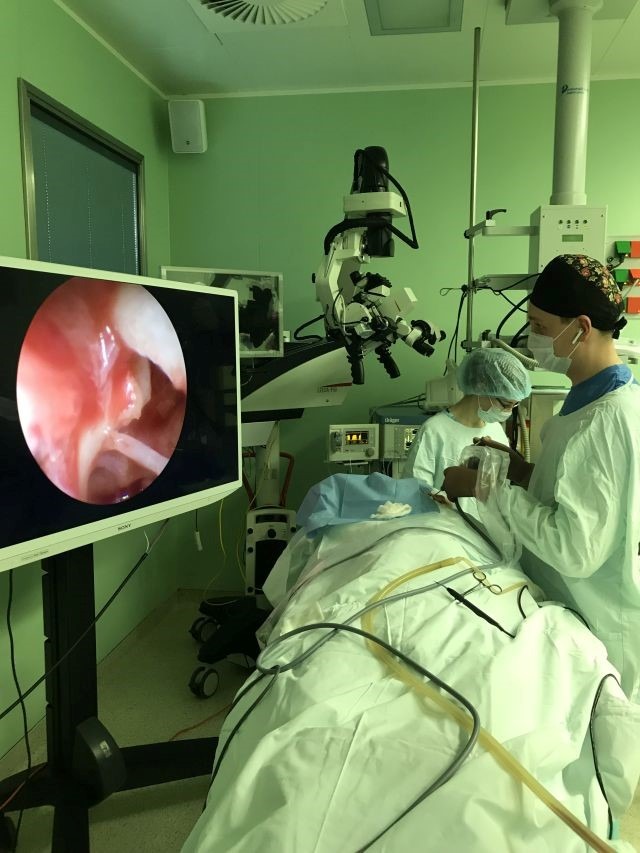
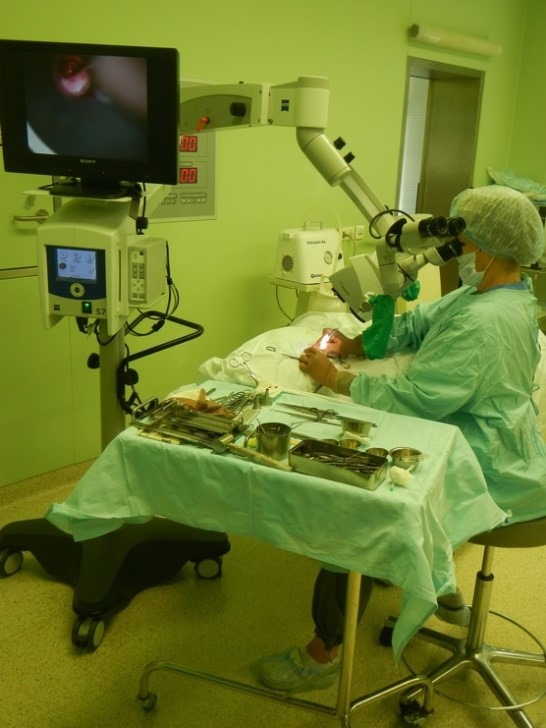
Все рабочие места врачей оснащены современным диагностическим оборудованием (Лор-комбайны фирмы «Otopront», современные микроскопы фирм «Leica», «Сarl Zeiss», «Moller Wedel») и эндоскопической аппаратурой, позволяющими осуществлять видеодокументацию и архивацию изображений. Отдел располагает всей необходимой современной медицинской аппаратурой для консервативного лечения больных с патологией среднего и внутреннего уха, включая методы электростимуляции мышц слуховой трубы, флюктуирующие токи, транскожной стимуляции, лазеротерапии, фотодинамической терапии и др. Стерилизация инструментов выполняется на современной аппаратуре и в соответствие с мировыми стандартами.
На каждом рабочем месте врача имеется компьютер. Документация дублируется в электронном варианте.
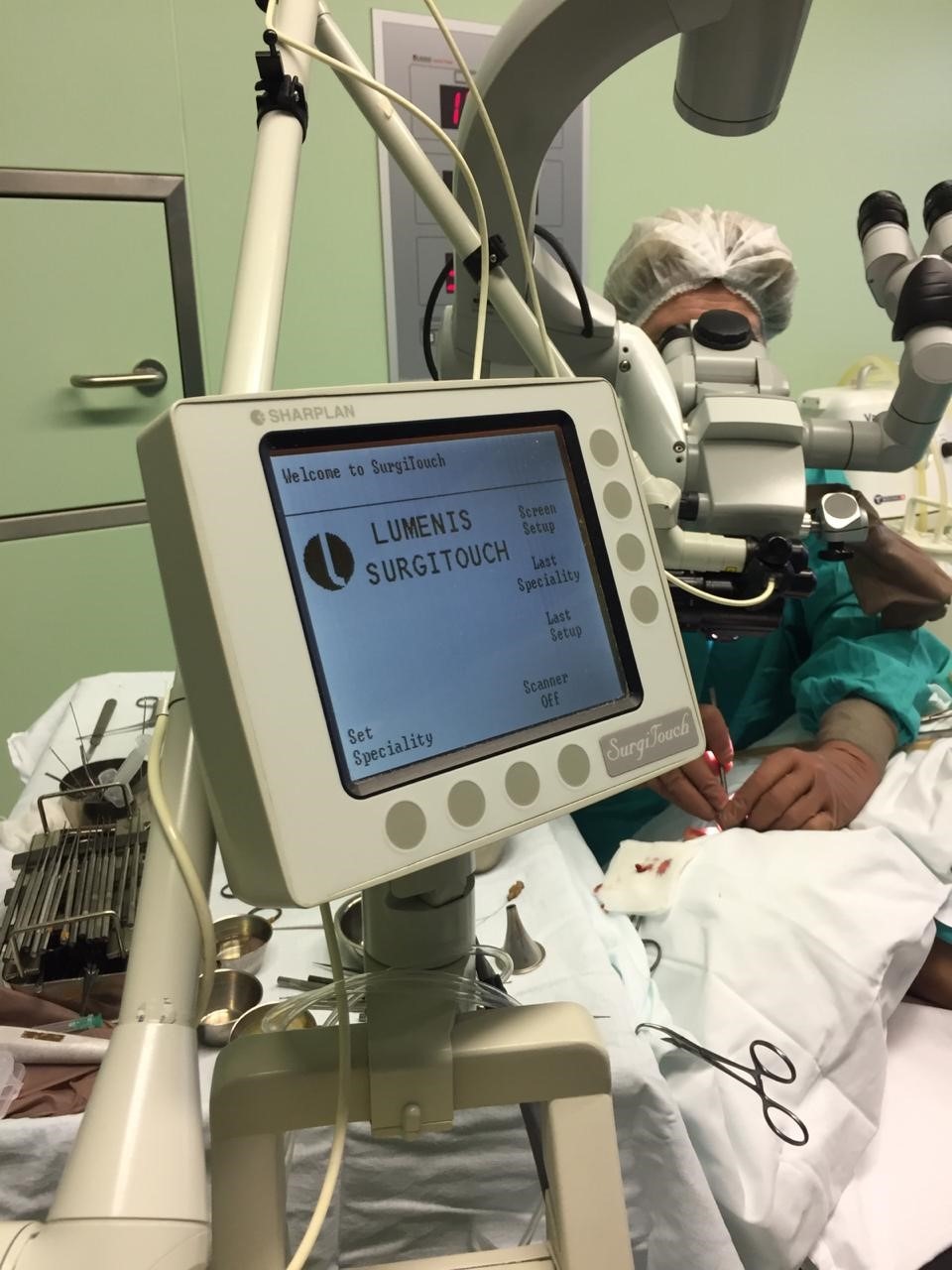
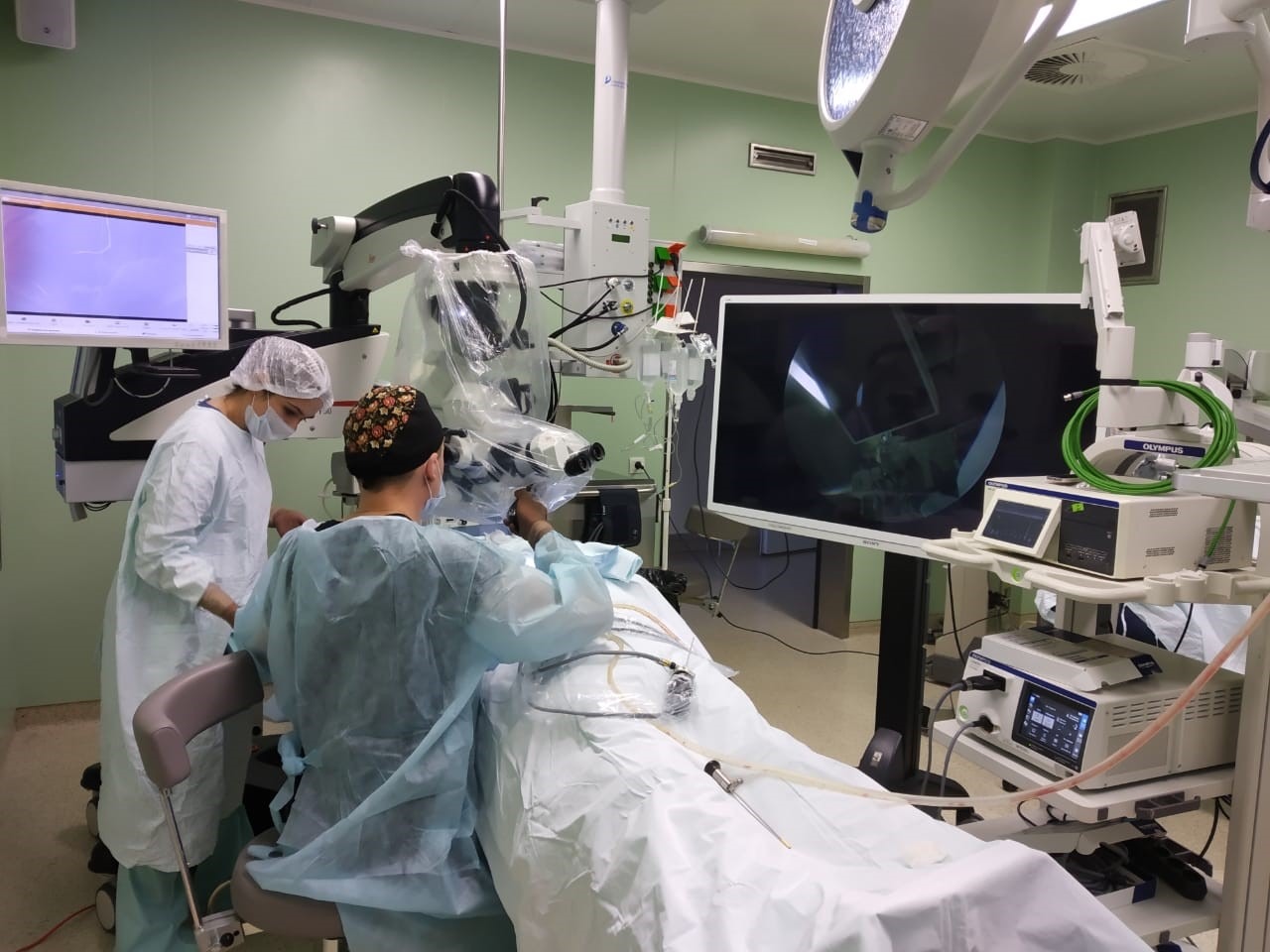
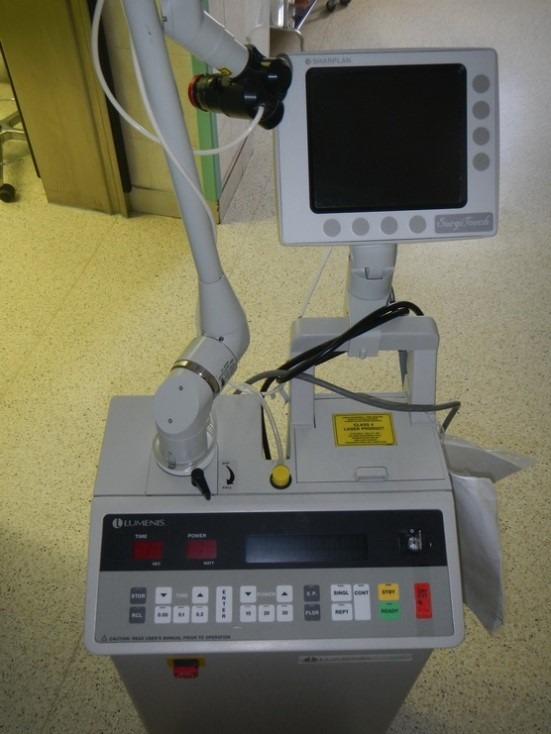
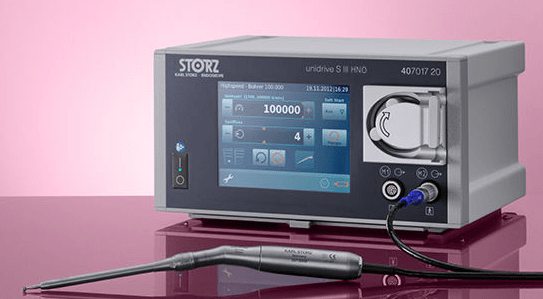
Операционные залы оснащены самыми современными наркозными аппаратами и оборудованием (системы интраоперационной навигации и мониторинга, операционные микроскопы «Leica», «Сarl Zeiss», «Moller-Wedel», моторные системы «Karl Storz», гольмиевые и СО2 хирургические лазерные системы «Lumenis», отечественная неодимовая лазерная система «Лабиринт», микроинстументарий фирмы «Karl Storz», аппарат для электро-радиохирургии «Ellman», монополярная и биполярная коагуляция, микроинструментарий «Karl Storz» и др.). Прекрасное оснащение операционной, наличие реанимационных палат, квалифицированный персонал позволяют проводить операции любой степени сложности. Операционные микроскопы этих же фирм, на основе системы AIDA («Karl Storz», Германия) также позволяют осуществлять видеодокументацию и архивацию изображений.



Научно-исследовательский отдел микрохирургии уха (а ранее клиническое аудиологическое, клиническое сурдологическое отделение) существует с 1968 года сначала в составе Московского НИИ уха, горла и носа МЗ РСФСР (директор – профессор В.К. Трутнев), а с 2001 года – в НИКИ оториноларингологии им. Л.И. Свержевского ДЗ г. Москвы, организованного главным оториноларингологом г. Москвы, профессором А.И. Крюковым. Отделение было создано профессором Н.А. Преображенским для развития нового направления в НИИ – лечения тугоухости и разработке новых оперативных методов реабилитации пациентов с отосклерозом.
После окончания Великой Отечественной войны, которую Н.А. Преображенский прошёл в должности врача полка, вернувшись в 1-й Московский медицинский институт, в 1952 году защитил кандидатскую диссертацию «О влиянии хронического тонзиллита на течение тиреотоксикоза». С 1957 года после знакомства с профессором С. Розеном, который продемонстрировал впервые в России операцию по мобилизации стремени при отосклерозе, направления научных исследований Н.А. Преображенского были посвящены разработке собственных оригинальных инструментов и приёмов для выполнения этой операции. Он впервые среди отечественных отиатров стал оперировать под микроскопом на стремени. В 1962 году защитив докторскую диссертацию «Хирургические вмешательства на стремени при отосклерозе» в 44 года стал первым доктором наук в СССР по хирургии отосклероза. За свои научные изыскания в решении проблемы отосклероза в 1964 году он в числе других отечественных учёных стал Лауреатом Ленинской премии. В 1966 году Н.А. Преображенский был назначен заместителем директора Московского НИИ уха, горла и носа МЗ РСФСР по научной работе, на которой трудился до 1972 года. За это время он воспитал прекрасное поколение учёных и практиков, совместно были опубликованы фундаментальные монографии «Стапедэктомия и стапедопластика при отосклерозе» (в соавт. с О.К. Патякиной, 1973) и «Тугоухость» (коллектив авторов, 1988), которые до сих пор являются настольными книгами каждого отохирурга. С 1972 по 1988 год Н.А. Преображенский возглавлял кафедру оториноларингологии 1-го МОЛМИ им. И.М. Сеченова, продолжая заниматься отохирургией, воспитав более 40 докторов и кандидатов наук.
После окончания аспирантуры в Московском НИИ уха, горла и носа МЗ РСФСР Ольга Кирилловна Патякина (Федорова) защитила кандидатскую диссертацию на тему “Хронический тонзиллит и исследование неспецифических ингредиентов в крови” и работала младшим, а затем старшим научным сотрудником института. По инициативе профессора Н.А. Преображенского изучила состояние проблемы хирургии отосклероза в мире и быстро освоила технику этих операций. После защиты докторской диссертации в 1967 году «Сравнительная оценка функциональной эффективности операций на стремени при отосклерозе» (на 600 различных операций у больных отосклерозом) возглавила клиническое аудиологическое отделение. В 1971 году её утвердили в звании профессора. Как блестящий отохирург и «генератор» новых идей О.К. Патякина (Федорова) занялась разработкой новых хирургических методик и их модификаций при хронической патологии среднего уха, что позволило расширить спектр хирургических помощи больным с тугоухостью. Длительное время она возглавляла Всесоюзный и Всероссийский Центр сурдологии и слухопротезирования. На протяжении 15 лет была внештатным секретарем Проблемной комиссии по оториноларингологии МЗ РСФСР (1961-1977 гг.). Благодаря отличным организаторским способностям она способствовала открытию в различных уголках нашей страны сурдологических и хирургических отделений для помощи больным с тугоухостью. Будучи Главным оториноларингологом г. Москвы (1980 -1990 г.г.), организовала Городской амбулаторный Центр сурдологии и слухопротезирования и открыла городское сурдологическое отделение на базе ГКБ №52, которое до 2009 года являлось основной базой клинического сурдологического отделения.
Более 30 лет профессор, «Отличник здравоохранения СССР», «Заслуженный врач РСФСР» О.К. Патякина (Фёдорова) руководила работой отделения, воспитывала учёных и практиков по всей России и в ближнем зарубежье, создала отечественную школу микрохирургии уха. Она была выдающимся ученым и практиком, разработала множество уникальных хирургических методик стапедопластики, раздельной аттико-антротомии с тимпанопластикой, оссикулопластики и тимпанопластики у больных хроническим гнойным средним отитом, хирургического лечения с помощью лазера (лазеродеструкция лабиринта) при болезни Меньера, фистулах лабиринта и доброкачественном пароксизмальном позиционном головокружении, способов улучшении функции слуховой трубы, а также ею разработано большое количество новых инструментов для микрохирургии уха. Лично ею проведено свыше 7000 слухоулучшающих микроопераций на ухе, в том числе у жителей России – свыше 5000. Под её непосредственным руководством подготовлено 31 кандидатских и 5 докторских диссертаций. Она является соавтором 300 печатных работ, в том числе 4 монографий, которые и в настоящее время являются актуальными («Стапедэктомия и стапедопластика при отосклерозе» (в соавт. с Н.А. Преображенским, 1973) «Заболевания среднего уха», 1988 г., «Перилимфатические фистулы», «Клинические аспекты болезни Меньера», 2006 г.). Она была автором 34 рационализаторских предложений, 14 авторских свидетельств СССР и 4 патентов РФ. До сих пор разработанные методики актуальны, применяются и совершенствуются учениками и продолжателями школы в настоящее время благодаря появлению новой диагностической и хирургической технике.
Другой выдающийся сотрудник отделения Валентина Фёдоровна Никитина после окончания Великой Отечественной войны, которую она закончила в звании капитана медицинской службы, трудилась в Московском НИИ уха, горла и носа МЗ РСФСР с 1954 года после окончания ординатуры. В те годы младший научный сотрудник самостоятельно осваивая слухоулучшающие операции при отосклерозе, пройдя через все имеющиеся методики хирургии отосклероза, изучив опыт зарубежных и отечественных коллег, впервые предложила собственную разработку – применение в качестве протеза стремени аутохряща пациента, который устанавливается на трансплантат из вены пациента при хирургии отосклероза, и доказала высокую эффективность данной методики. «За усовершенствование и внедрение в лечебную практику операций восстановления слуха при отосклерозе» в 1964 году В.Ф. Никитиной, директору Киевского НИИ уха, горла и носа МЗ УССР, профессору А.И. Коломийченко, заместителю директора Московского НИИ уха, горла и носа МЗ РСФСР, профессору Н.А. Преображенскому, начальнику кафедры оториноларингологии им. В.И. Воячека ВМОЛА им. С.М. Кирова, профессору К.Л. Хилову и заведующему кафедрой оториноларингологии Тбилисского медицинского института усовершенствования врачей, профессору С.Н. Хечинашвили присуждена Ленинская премия и почётное звание Лауреата Ленинской премии. Каждый из Лауреатов внёс серьёзный вклад в развитие данного направления в хирургии, что подтверждает широкий интерес в те годы к проблеме тугоухости в нашей стране во всех её регионах. Известно, что во время одного из своих приездов в нашу страну С. Розен в благодарность за усовершенствование, разработку и внедрение его метода в практику лечения больных отосклерозом подарил А.И. Коломийченко, Н.А. Преображенскому и С.М. Хечинашвили золотые заколки для галстука со своими инициалами и стременем из платины, а В.Ф. Никитиной – золотые серёжки с аналогичной символикой, а также операционный микроскоп, под которым она оперировала все последующие годы.
В 1966 г. В.Ф. Никитина защитила кандидатскую диссертацию «Опыт хирургического лечения анкилозов стремени у больных отосклерозом» (на более 600 различных вариантах операций на стремени), а в 1967 году стала старшим научным сотрудником отдела. В 1966 году она была награждена знаком «Отличник здравоохранения СССР», а в 1975 году за успешную научную и практическую работу ей было присвоено высокое звание «Заслуженный врач РСФСР». Все последующией годы В.Ф. Никитина совершенствовала и модернизировала методики и инструментарий для столь ювелирных вмешательств, терпеливо обучала своему искусству молодых научных сотрудников. Более 35 лет В.Ф. Никитина являлась постоянным консультантом и отохирургом ЛОР-отделения ЦКБ 4-го Главного медицинского управления, а затем – ЦКБ администрации Президента России. Лично ею проведено свыше 5000 слухоулучшающих микроопераций на ухе, получено множество авторских свидетельств, удостоверений на рационализаторское предложение и опубликовано более 50 работ.

Патякина (Фёдорова) Ольга Кирилловна – Отличник здравоохранения СССР, Заслуженный врач РСФСР доктор медицинских наук, профессор.
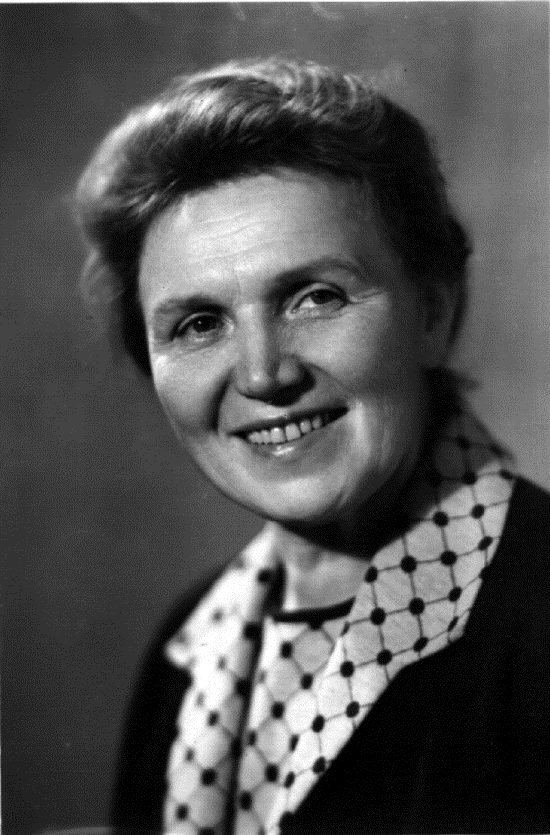
Никитина Валентина Фёдоровна – Отличник здравоохранения СССР, Заслуженный врач РСФСР, кандидат медицинских наук.
Более 30 лет профессор, «Отличник здравоохранения СССР», «Заслуженный врач РСФСР» О.К. Патякина (Фёдорова) руководила работой отделения, воспитывала учёных и практиков по всей России и в ближнем зарубежье, создала отечественную школу микрохирургии уха. Она была выдающимся ученым и практиком, разработала множество уникальных хирургических методик стапедопластики, раздельной аттико-антротомии с тимпанопластикой, оссикулопластики и тимпанопластики у больных хроническим гнойным средним отитом, хирургического лечения с помощью лазера (лазеродеструкция лабиринта) при болезни Меньера, фистулах лабиринта и доброкачественном пароксизмальном позиционном головокружении, способов улучшении функции слуховой трубы, а также ею разработано большое количество новых инструментов для микрохирургии уха. Лично ею проведено свыше 7000 слухоулучшающих микроопераций на ухе, в том числе у жителей России — свыше 5000. Под её непосредственным руководством подготовлено 31 кандидатских и 5 докторских диссертаций. Она является соавтором 300 печатных работ, в том числе 4 монографий, которые и в настоящее время являются актуальными («Стапедэктомия и стапедопластика при отосклерозе» (в соавт. с Н.А. Преображенским, 1973) «Заболевания среднего уха», 1988 г., «Перилимфатические фистулы», «Клинические аспекты болезни Меньера», 2006 г.). Она была автором 34 рационализаторских предложений, 14 авторских свидетельств СССР и 4 патентов РФ. До сих пор разработанные методики актуальны, применяются и совершенствуются учениками и продолжателями школы в настоящее время благодаря появлению новой диагностической и хирургической технике.
Другой выдающийся сотрудник отделения Валентина Фёдоровна Никитина после окончания Великой Отечественной войны, которую она закончила в звании капитана медицинской службы, трудилась в Московском НИИ уха, горла и носа МЗ РСФСР с 1954 года после окончания ординатуры. В те годы младший научный сотрудник самостоятельно осваивая слухоулучшающие операции при отосклерозе, пройдя через все имеющиеся методики хирургии отосклероза, изучив опыт зарубежных и отечественных коллег, впервые предложила собственную разработку – применение в качестве протеза стремени аутохряща пациента, который устанавливается на трансплантат из вены пациента при хирургии отосклероза, и доказала высокую эффективность данной методики. «За усовершенствование и внедрение в лечебную практику операций восстановления слуха при отосклерозе» в 1964 году В.Ф. Никитиной, директору Киевского НИИ уха, горла и носа МЗ УССР, профессору А.И. Коломийченко, заместителю директора Московского НИИ уха, горла и носа МЗ РСФСР, профессору Н.А. Преображенскому, начальнику кафедры оториноларингологии им. В.И. Воячека ВМОЛА им. С.М. Кирова, профессору К.Л. Хилову и заведующему кафедрой оториноларингологии Тбилисского медицинского института усовершенствования врачей, профессору С.Н. Хечинашвили присуждена Ленинская премия и почётное звание Лауреата Ленинской премии. Каждый из Лауреатов внёс серьёзный вклад в развитие данного направления в хирургии, что подтверждает широкий интерес в те годы к проблеме тугоухости в нашей стране во всех её регионах. Известно, что во время одного из своих приездов в нашу страну С. Розен в благодарность за усовершенствование, разработку и внедрение его метода в практику лечения больных отосклерозом подарил А.И. Коломийченко, Н.А. Преображенскому и С.М. Хечинашвили золотые заколки для галстука со своими инициалами и стременем из платины, а В.Ф. Никитиной – золотые серёжки с аналогичной символикой, а также операционный микроскоп, под которым она оперировала все последующие годы.

Золотые серёжки, подаренные С. Розеном.
В 1966 г. В.Ф. Никитина защитила кандидатскую диссертацию «Опыт хирургического лечения анкилозов стремени у больных отосклерозом» (на более 600 различных вариантах операций на стремени), а в 1967 году стала старшим научным сотрудником отдела. В 1966 году она была награждена знаком «Отличник здравоохранения СССР», а в 1975 году за успешную научную и практическую работу ей было присвоено высокое звание «Заслуженный врач РСФСР». Все последующией годы В.Ф. Никитина совершенствовала и модернизировала методики и инструментарий для столь ювелирных вмешательств, терпеливо обучала своему искусству молодых научных сотрудников. Более 35 лет В.Ф. Никитина являлась постоянным консультантом и отохирургом ЛОР-отделения ЦКБ 4-го Главного медицинского управления, а затем — ЦКБ администрации Президента России. Лично ею проведено свыше 5000 слухоулучшающих микроопераций на ухе, получено множество авторских свидетельств, удостоверений на рационализаторское предложение и опубликовано более 50 работ.
Операция: что важно знать пациенту?
Уважаемый пациент!
При здоровом слухе звуковые волны вызывают колебания барабанной перепонки, которые передаются по цепочке, состоящей из трех слуховых косточек (молоточек, наковальня, стремечко), через овальное окно к рецепторам внутреннего уха.
При хроническом воспалении среднего уха (средний отит) наблюдается нарушение движений слуховых косточек.
Скопление гноя в пределах среднего уха приводит к образованию отверстия или разрыва в барабанной перепонке (перфорация барабанной перепонки), при этом отмечается так называемая оторея – регулярные гнойные выделения из уха. В случае, если перфорации (отверстия) расположены по краю барабанной перепонки, эпидермис слухового прохода может проникать в полость среднего уха с образованием холестеатомы, которая может вызвать разрушение костной ткани (деструкция костной ткани любой локализации в среднем ухе).
Нарушение целости барабанной перепонки, повреждение цепочки слуховых косточек, образование рубцов в среднем ухе могут привести к снижению слуха (тугоухости) различной степени тяжести. При отсутствии своевременного лечения болезнь может прогрессировать и привести к дальнейшим осложнениям (например, полной потери слуха, головокружениям, параличу лицевых нервов, абсцессу головного мозга), что больше чаще обусловлено холестеатомой.
Применение других лечебно-профилактических мер для лечения среднего отита (например, ушные капли, антибиотики) в данной ситуации является не целесообразным, из-за сохранения заболевания, его обострений и риска серьёзных осложнений. Хирургическое лечение в этих случаях является единственным методом лечения заболевания, улучшения слуха и профилактики различных осложнений.
Хирургическое лечение проводится под местной анестезией или наркозом (общей анестезией). О возможных рисках и последствиях общего наркоза Вас проинформирует лечащий врач.
Для обеспечения доступа к среднему уху врач-отохирург производит небольшой разрез в слуховом проходе, перед ним или за ушной раковиной при большом объёме операции. Применение доступов будет оговорено с Вами отдельно.
После вскрытия полости среднего уха:
- отверстия (перфорации) в барабанной перепонке закрываются пластическими материалами (из височной фасции, хряща пациента, которые готовятся в ходе операции через небольшие разрезы в заушной области или в ушной раковине (тимпанопластика).
- выполняется реконструкция поврежденной части цепочки слуховых косточек (оссикулопластика или тимпанопластика II-IY типа). При частичном сохранении структуры наковальни между головкой или подножной пластиной стремени и рукояткой молоточка укладывают изготовленный из наковальни протез. В качестве соединительного элемента также может быть использована головка молоточка. При отсутствии элементов цепи слуховых косточек для протезирования могут применяться протезы из керамики или титана.
- производится ликвидация гнойных очагов и патологически измененных тканей в барабанной полости и в клетках сосцевидного отростка. При необходимости, возможно удаление сосцевидного отростка в целях ликвидации инфекционно-воспалительных поражений клеток сосцевидного отростка (антромастоидотомия).
После операции в слуховой проход устанавливается специальный тампон (тампонада) сроком на 2-3 недели.
Как правило, окончательное решение о способе оперативного вмешательства принимается по данных отомикроскопии, компьютерной томографии височных костей и операционных находок в зависимости от степени распространения процесса. В крайних случаях возможно проведение операции в два этапа с продолжительными промежутками между ними.
Возможные осложнения и последствия.
К возможным осложнениям операции относятся головокружения, шум в ушах и/или выделения из уха.
В редких случаях у пациентов наблюдается ухудшение слуха на оперируемое ухо, шум в ушах (тиннитус) и/или вестибулярные нарушения. Крайне редко, при повреждении частей внутреннего уха, возникает полная потеря слуха.
Повреждение вкусового нерва ведет к временной, в редких случаях, продолжительной, потере или нарушению вкусовых ощущений на стороне операции.
Возможные повреждения лицевого нерва связанные с распространением воспаления, проходящего в структуру среднего уха, приводят к параличу мимических мышц соответствующей половины лица. В большинстве случаев, разветвленные нервные окончания удается соединить с наложением шва или склеиванием, в этом случае, при необходимости, также используются другие нервные сегменты. Однако, применение данного метода не гарантирует полное восстановление функций лицевого нерва.
Все вышеперечисленные осложнение могут наблюдаться при прогрессирующем характере заболевания, а также в случае отказа от проведения своевременного оперативного вмешательства.
В исключительных случаях может наблюдаться увеличение размеров перфораций барабанной перепонки, нарушение заживления и приживления пластических материалов, а также возможное повреждение интактной барабанной перепонки. В некоторых случаях отмечается отторжение протезов слуховых косточек.
У некоторых пациентов регистрируется патологическая кожная реакция в виде образования келоидных рубцов (келоид). Кожные поражения в виде рубцов, шрамов и воспалений хряща ушной раковины ведут к смещению ушной раковины.
В редких случаях хирургическое вмешательство может вызвать опасные для жизни осложнения, например, менингит или абсцесс головного мозга.
При операциях на сосцевидном отростке, в редких случаях наблюдается образование фистул, в этом случае требуется проведение дополнительной хирургической операции по их закрытию.
При выявлении вышеуказанных операционных осложнений существует риск показаний к проведению дополнительных хирургических вмешательств.
Послеоперационное кровотечение, как правило, останавливается наложением давящей повязки, в редких случаях требуется проведение операции.
Осложнения, связанные с позицией пациента во время операции (повреждение нервов, мягких тканей, нарушение чувствительности, и в редких случаях, паралич некоторых частей тела), а также нарушения целостности кожных покровов и мягких тканей вследствие утечки тока, повышения температуры (грелки), и применения дезинфицирующих средств, курируются сами. В редких случаях в данной ситуации требуется оперативное лечение. Не всегда удается полностью восстановить функции поврежденной нервной системы. Также возможно длительное заживление шрамов.
Случаи регистрации общих возможных послеоперационных осложнений, таких как, образование тромбов (тромбоз), а также закупоривание кровеносных сосудов сгустками крови (эмболия), инфекционные заболевания, нарушение процесса заживления ран и швов, при проведении данного вида хирургического вмешательства редки. В случае образования абсцесса, необходимо вскрыть рану для удаления гнойных образований. В этом ситуации рекомендовано лечение антибиотиками, и при необходимости, проведение операции.
При наличии аллергических реакций и повышенной чувствительности (например, на анальгетические и обезболивающие средства, медицинские препараты, дезинфекционные средства, латекс) существует опасность возникновения отечности, зуда, жжения, экзантемы, головокружений или тошноты, а также других похожих реакций. Случаи послеоперационных осложнений, при которых происходит расстройство функций жизненно важных органов (сердце, система кровообращения, легкие, почки) (а также паралич) очень редки.
Применение профилактических мер до, во время и после операции также не исключает риска выявления послеоперационных осложнений. Таким образом, в месте инъекций или инфузий могут возникнуть инфекции (инъекционный абсцесс), повреждения мягких тканей (некроз, раздражение и воспаление вен), а также временные, редко хронические, травматические повреждения нервов (боли, паралич).
Для получения более детальной информации проконсультируйтесь с лечащим врачом-специалистом.
Результаты хирургического лечения
Как правило, в ходе операции удается полностью ликвидировать воспалительные процессы и значительно улучшить восприятие звуков (слух). В случае, если помимо хронического воспаления среднего уха у пациента также наблюдается снижение слуха (тугоухость) вследствие заболеваний внутреннего уха, то такое нарушение слуха не может быть восстановлено оперативным путем.
Обратите внимание, что необходимо строго соблюдать все нижеперечисленные предписания! (если иное не оговорено лечащим врачом-специалистом)
Перед операцией
Врач-хирург принимает решение о времени прекращения применения кроворазжижающих препаратов (например, ТромбоАСС, Аспирин, Кардиомагнил) под наблюдением лечащего врача, а также, при необходимости, его замене другими препаратами.
В случае, если операция проводится под местной анестезией:
За 12 часов до начала операции запрещается употреблять пищу и курить
За 8 часа до начала операции не разрешается пить жидкости.
После операции
В случае, если операция проводится в амбулаторных условиях, после завершения операции Вы сможете покинуть клинику только в сопровождении близких или родственников из-за возможного снижения концентрации вследствие применения анестезионных/обезболивающих средств. Мы сообщим Вам, когда Вы снова сможете управлять транспортным средством и приступить к работе со сложными механизмами. В этот период рекомендуется также отказаться от употребления спиртных напитков. Также не стоит принимать важные решения.
До момента удаления тампона рекомендуется отказаться от тяжёлых физических нагрузок. Следует избегать попадания воды в ухо. Также необходимо отказаться от посещения бассейна и сауны. В случае запланированного авиаперелета следует проконсультироваться с врачом.
После операции возможны небольшие коричневатые выделения из ушной раковины (невредные).
При наличии обильных кровотечений, повышении температуры до 38 градусов и ухудшении самочувствия немедленно проконсультируйтесь с лечащим врачом.
Анкета поступающего в стационар
Ф.И.О пациента:
В целях предотвращения возможных рисков при проведении медицинского вмешательства тщательно ответьте на нижеперечисленные вопросы. Нужный вариант необходимо подчеркнуть и, при необходимости, дополнить. Если у Вас возникнут сложности с заполнением анкеты, то мы с радостью поможем Вам заполнить ее.
Принимаете ли Вы постоянно лекарственные препараты?___________________ Обезболивающие, кровоостанавливающие (например, ТромбоАСС, Аспирин, Кардомагнил), успокоительные, снотворные средства
Страдаете ли Вы частыми носовыми кровотечениями, кровоподтеками, кровоподтёками от лёгких ушибов или нарушениями свёртывания крови?
_________________________________________________________________
Страдаете ли Вы сердечно- сосудистыми заболеваниями (например, высокое давление, стенокардия, сердечная недостаточность или сердечный инфаркт) __________________________________________________________________
Вам был имплантирован кардиостимулятор или искусственный сердечный клапан?
Предъявите идентификационную карточку кардиостимулятора, при наличии.
Есть ли у Вас сахарный диабет? Принимаете ли Вы препараты от диабета или инсулин?
Предъявите удостоверение диабетика при наличии.
Повышена ли у Вас функция щитовидной железы?
_____________________________________________________________________
Страдаете ли Вы хроническими заболеваниями (такими как глаукома глаза)? Если да, то какими?___________________________________________________
Есть ли у Вас аллергия (например, аллергия на пыльцу, астма) ? Есть ли у Вас непереносимость обезболивающих, анестетических, дезинфекционных средств, или аллергические реакции на продукты питания, медицинские препараты, пластырь или латекс?__________________________________________________ или Предъявите справку о наличии аллергических реакций, если имеется.
Производили ли Вам когда- нибудь местную анестезию? Наблюдались ли побочные эффекты? Если да, то какие?
Есть ли у Вас шатающиеся зубы или зубные протезы(протез, зуб на штифте, мост)?
Прививались ли Вы в последние две недели? Если да, отчего?
Курите ли Вы? Если да, то что и сколько сигарет в день?
Употребляете ли Вы алкоголь? Если да, то какой и как часто?
Выполнялись ли Вам ранее какие-либо хирургические вмешательства?
Если да, то какие и когда?
_____________________________________________________________
Страдаете ли Вы какими-либо хроническими заболеваниями (сахарный диабет, брохиальная астма, подагра, гипертония, варикозное расширение вен)?
Если да, то какими?
Были ли у Вас в жизни травмы головы и/или позвоночника?
Если да, то какие и когда_______________________________________
Для женщин детородного возраста: Вы беременны или можете быть беременной? Кормите ли Вы грудью?
Были у Вас ранее инфаркты или инсульты?___________________________
Страдаете ли Вы инфекционными заболеваниями (например ВИЧ, сифилис, вирусные гепатиты В или С, туберкулез)?______________________________
Дата, время Пациент (ФИО, подпись)
ВАЖНЫЕ РЕКОМЕНДАЦИИ!
За 12 часов до операции следует прекратить приём пищи.
За 8 часов до операции следует прекратить приём жидкости.
ПОСЛЕ ОПЕРАЦИИ
В течение 1 суток после операции (при отсутствии других рекомендаций) соблюдать постельный режим
Не лежать на оперированном ухе в течение 3-4 недель после операции
Избегать приема грубой, раздражающей и горячей пищи
При чихании и кашле не закрывать рот и нос (для исключения попадания потока воздуха в слуховые трубы)
Избегать попадания воды в ухо и область п/о разрезов
С рекомендациями ознакомлен, обязуюсь соблюдать
Дата, время
Сотрудники отдела
-

Гаров Евгений Вениаминович
Подробнее -

Сидорина Надежда Григорьевна
Подробнее -

Федорова Ольга Васильевна
Подробнее -

Зеленкова Виктория Николаевна
Подробнее -

Загорская Елена Евгеньевна
Подробнее -

Сударев Павел Алексеевич
Подробнее -

Мищенко Валерий Владимирович
Подробнее -

Киселюс Витаутас Эдуардо
Подробнее -

Гарова Екатерина Евгеньевна
Подробнее -

Панасова Анна Сергеевна
Подробнее -

Лапенко Елизавета Григорьевна
Подробнее -

Мосейкина Лилия Алексеевна
Подробнее -

Калошина (Лаврова) Анна Сергеевна
Подробнее
